Depuis plus de deux mille ans, l'humanité a essayé de résoudre toutes les énigmes de cette dermatose sévère, mais beaucoup reste encore inconnu. Selon les statistiques, 4 à 7% de la population est touchée par cette maladie, les femmes et les hommes y sont également sensibles. Les premiers signes de psoriasis apparaissent généralement pendant la puberté et resteront avec une personne pour le reste de sa vie. Ensuite, ils s'atténuent et disparaissent complètement puis s'intensifient.
Le psoriasis peut-il être guéri?La médecine moderne a beaucoup progressé dans le traitement de cette dermatose chronique et peut offrir au patient une qualité de vie décente.
Causes du psoriasis
Le psoriasis est un processus cutané inflammatoire chronique que la médecine moderne appelle auto-immun (associé à une allergie à ses propres tissus). Il existe de nombreuses causes du psoriasis et des facteurs prédisposant au développement de cette dermatose, liés auxquels un certain nombre de théories ont été avancées sur son origine.
Auto-immune
Il s'agit de la théorie principale car il est connu que le système immunitaire répond activement à certains types d'exposition cutanée. La peau des personnes atteintes de psoriasis est très sensible aux influences mécaniques, physiques et chimiques. Non seulement les cellules épithéliales réagissent à de telles influences, mais l'ensemble du système immunitaire.
L'immunité cellulaire est altérée: la relation entre les sous-types individuels de lymphocytes responsables de la formation d'une réponse immunitaire normale. Dans le psoriasis, le nombre de lymphocytes T provenant d'aides augmente - des auxiliaires qui régulent l'immunité, tandis que le nombre de lymphocytes T provenant de suppresseurs qui suppriment une réponse immunitaire excessivement forte diminue. Les lymphocytes et certaines autres cellules produisent des cytokines - des agents qui stimulent la réponse immunitaire. L'immunité humorale en souffre également, il existe un déséquilibre des anticorps (immunoglobulines) dans le sérum sanguin, des anticorps contre les tissus du corps du patient apparaissent.
L'inflammation commence dans le contexte de l'activation des lymphocytes T, mais la raison pour laquelle ils sont activés n'est pas claire. Le processus de recherche soulève également la question de savoir comment la réaction auto-immune peut être supprimée sans nuire au patient.
échange
Un déséquilibre métabolique a un impact significatif sur la peau et l'immunité. Chez les patients atteints de psoriasis, il y a une accélération du métabolisme, l'apparition d'une grande quantité de radicaux libres toxiques et d'autres toxines qui aident à la réponse inflammatoire. Le métabolisme est perturbé:
- contenant des protéines- le gène de prédisposition CDSN stimule la synthèse de la protéine cornéodesmosine, qui sensibilise l'organisme (allergène); la teneur en protéines d'albumine dans le sang diminue et la teneur en globulines augmente; Cette condition est connue sous le nom de dysprotéinémie et augmente encore la sensibilisation.
- graisseux- le taux de lipides et de cholestérol dans le sang augmente; Utiliser principalement des aliments à base de plantes et réduire généralement la teneur en calories de l'alimentation quotidienne peut réduire l'activité de l'inflammation psoriasique.
- glucides- presque toujours blessé;
- Échange de vitamines et de minéraux- La teneur en vitamine C de la peau augmente, la teneur en vitamines C, A, B6, B12, en fer, en cuivre et en zinc dans le sang diminue.
Contagieux
Cette théorie était pertinente au début et au milieu du siècle dernier. On pense que certaines bactéries (streptocoques), champignons et virus causent le psoriasis. Ces théories n'ont pas été confirmées. Cependant, les dermatologues notent que tout processus aigu d'infection ou la présence d'une source permanente d'infection peut provoquer des rechutes. La théorie du virus occupe une place particulière. Des études récentes ont montré l'effet des rétrovirus (virus contenant de l'ARN-VIH, etc. ) sur l'appareil génétique pour produire des gènes de prédisposition psoriasique.
Génétiquement
La prédisposition aux réactions auto-immunes est héréditaire. Si les proches d'une personne souffrent de psoriasis, la probabilité de développer la maladie augmente plusieurs fois. Il existe des gènes de sensibilité au psoriasis (les complexes locaux PSORS1 - PSORS9, PSORS1 sont particulièrement actifs, ils contiennent les gènes HLA-C, HLA-Cw6, CCHCR1 et CDSN, responsables du développement de la maladie). Les gènes influencent le métabolisme, l'immunité et le développement des processus auto-immuns. Cependant, la présence de tels gènes ne garantit en aucun cas le développement de la maladie. L'influence des facteurs provoquants est d'une grande importance.
Neurogène
Un stress prolongé, un stress neuropsychologique élevé, des troubles du système nerveux autonome (innervation des parois des vaisseaux sanguins et des organes internes) peuvent entraîner le développement d'un psoriasis, ce qui peut entraîner un déséquilibre du système endocrinien, une altération du métabolisme et des processus immunologiques.
Endocrine
Les troubles endocriniens du psoriasis sont fréquents et jouent principalement le rôle de facteur provoquant. Un lien clair entre les deux n'a pas été établi. Les dermatologues notent que les patients ont souvent un dysfonctionnement de la thyroïde, des surrénales et de l'hypophyse. Il existe des irrégularités menstruelles chez la femme et des fonctions sexuelles chez l'homme.
Symptômes du psoriasis
Les principaux symptômes du psoriasis sont des éruptions cutanées. Mais il y a aussi d'autres signes. Les toutes premières manifestations apparaissent généralement à l'adolescence ou dans l'enfance sur fond de troubles hormonaux, de dystonie végétative-vasculaire et de stress persistant.
La maladie commence par une sensation de fatigue constante et des troubles de l'humeur. Caractérisé par de petites formations de couleur rose (papules) qui dépassent de la surface et sont poudrées d'un pelage blanchâtre par le haut. Ils sont entourés d'une frontière plus légère et imposante.
Les éléments de l'éruption cutanée se développent et se combinent en grandes plaques de formes étranges. La base de la papule est un infiltrat inflammatoire. En raison de la nature de l'éruption cutanée, le psoriasis est divisé en:
- Point- éléments d'un diamètre n'excédant pas 1 mm;
- larme- gouttelettes de papule jusqu'à 2 mm;
- en forme de pièce- les pièces rondes en papule jusqu'à 5 mm.
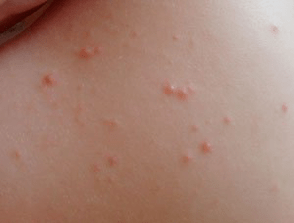
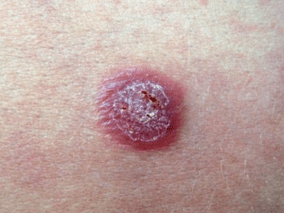
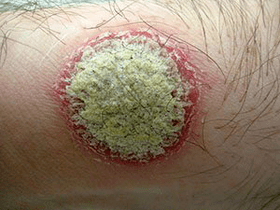
Caractéristiques caractéristiques de l'éruption cutanée:
- Tache de stéarine- si vous grattez, la surface des papules;
- Feuille de connexion- Si vous nettoyez soigneusement la surface des papules des écailles, vous verrez un film transparent.
- Rosée de sang (phénomène d'Auspitz)- Après avoir gratté le film et violé son intégrité, de petites gouttelettes sanglantes ressortent à la surface.
Étapes du psoriasis
Il y a trois stades de la maladie:
- progressive- Les premiers éléments de l'éruption apparaissent, leur nombre augmente, toutes les nouvelles zones sont capturées. Des éruptions cutanées se produisent également en grattant la peau qui démange ou en cas d'exposition à des facteurs irritants externes (phénomène de Kebner); Dans les premiers stades du psoriasis, les papules commencent à fusionner en grandes plaques.
- Stationnaire- Il n'y a pas de nouveaux éléments et ceux qui sont apparus plus tôt ne régressent pas.
- régressif- l'éruption devient pâle, sa base devient moins dense; l'éruption cutanée régresse progressivement, le processus commence souvent dans la partie centrale, de sorte que les plaques peuvent se présenter sous la forme d'anneaux; Lorsque les plaques de psoriasis se dissolvent de la périphérie vers le centre, elles diminuent progressivement et un anneau blanc se forme autour d'elles - le bord pseudo-atrophique de Voronov; là où il y avait une éruption cutanée, des zones blanches et pigmentées restent - leucodermie psoriasique.
Parfois, des papules sont présentes sur la peau aux trois stades de développement en même temps. Il existe également des formes estivales et hivernales, avec une prédominance d'exacerbations en été ou en hiver.
Le psoriasis est-il contagieux?
De nombreuses études ont confirmé qu'il ne s'agissait pas d'une maladie contagieuse. Si des agents pathogènes infectieux sont impliqués dans son développement, ce n'est que par un effet général sur le métabolisme, l'immunité et l'appareil génétique.
Les patients demandent souvent:
- Comment le psoriasis se propage-t-il?
Le psoriasis ne se transmet pas d'une personne à l'autre.
- Le psoriasis est-il héréditaire?
La réponse est à nouveau négative, mais il existe une prédisposition héréditaire sous forme de caractéristiques métaboliques et de fonction du système immunitaire qui est transmise à des parents proches.
Types de psoriasis
Le type d'éruption cutanée, son emplacement, les dommages causés aux autres organes et systèmes dans cette dermatose chronique peuvent varier. Selon ces signes, différents types de maladies sont distingués.
Simple (vulgaire, badge)
Le plus courant. Ses symptômes sont des papules d'une couleur rose clair caractéristique, couvertes d'écailles blanches. Le psoriasis en plaques en aval est divisé sous les formes suivantes:
- facile- si la lésion ne couvre pas plus de 3% de la peau; dans la phase progressive, les papules augmentent, mais développent ensuite rapidement le développement inverse;
- modérer- l'éruption dure de 3 à 10%; Les papules sont grandes, se fondent en plaques;
- lourd- La défaite couvre plus de 10%. Les éruptions cutanées sont nombreuses, fusionnant et formant une variété de formes.
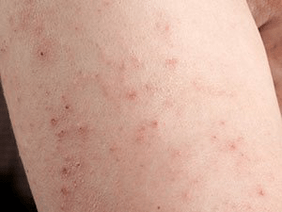
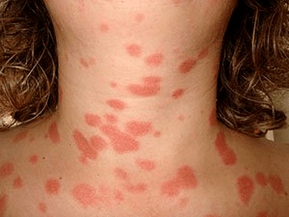
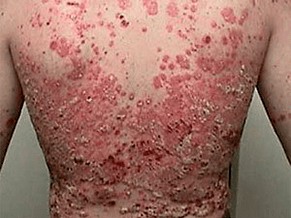
Le psoriasis vulgaire prend la forme de rechutes alternant avec des rémissions, mais il y a aussi un cours continu.
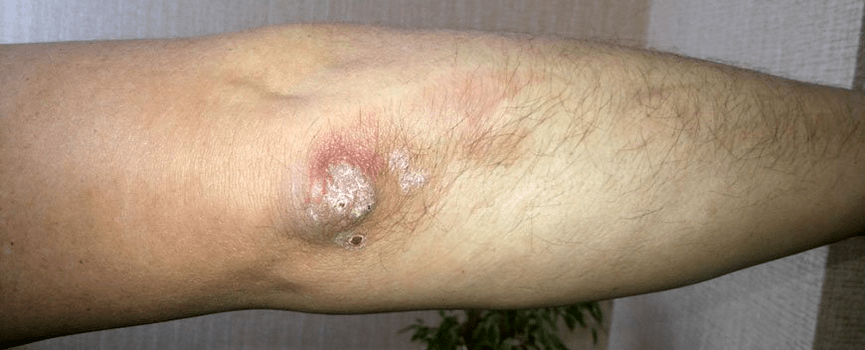
Psoriasis du coude
C'est l'une des manifestations d'une forme bénigne d'inflammation de la plaque. Un trait caractéristique du psoriasis sur les coudes est la présence constante d'une ou plusieurs plaques «obligatoires» du côté extenseur des articulations du coude. Lorsque ces éléments sont violés, une exacerbation commence.
Psoriasis en gouttes
Dans le développement d'un bon psoriasis, les infections bactériennes (principalement des streptocoques) et virales sont d'une grande importance. Se produit dans l'enfance. L'inflammation commence après l'infection. Les streptocoques sécrètent des toxines (antigènes - substances étrangères au corps humain) qui se lient aux protéines tissulaires. Des anticorps sont produits contre eux et une inflammation auto-immune se développe.
Le début est aigu. De petites fissures papuleuses rouges à surface squameuse apparaissent sur la peau des extrémités (moins souvent sur le corps et le visage). Les blessures dans la zone de l'éruption cutanée provoquent de petites érosions et des blessures, et le risque d'infection augmente.
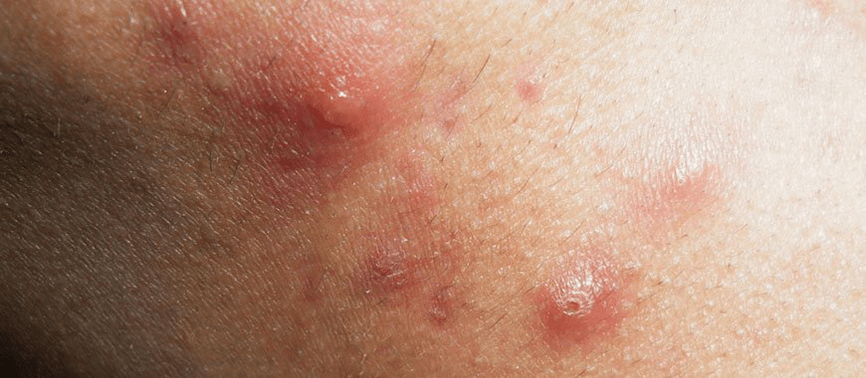
Le psoriasis prend rapidement une évolution subaiguë et chronique. Les rechutes sont remplacées par des rémissions, une guérison indépendante ou une transition vers la forme adulte de la maladie est possible.
Psoriasis palmo-plantaire
Il se développe chez les personnes qui effectuent un travail physique, s'accompagne de démangeaisons sévères et entraîne presque toujours des complications sur les ongles. Il existe des sous-espèces:
- Plaque en forme d'éventail- avec de grands éléments sur la surface palmaire et plantaire, recouverts d'écailles blanches, se fondant en plaques en éventail; Un tel psoriasis sur les mains est plus fréquent.
- circulaire- éléments squameux annulaires sur la face palmaire et plantaire;
- chaud- caractérisé par la croissance d'épithélium grossier avec formation de grains;
Une sous-espèce distincte est le psoriasis pustuleux de Barber sur les paumes et la plante des pieds. Les zones sous les pouces des extrémités sont couvertes de vésicules et de pustules (avec un contenu purulent), des démangeaisons sévères se produisent. Les abcès fusionnent, puis se dessèchent et forment des croûtes. Des éléments psoriasiques caractéristiques se développent dans d'autres parties du corps. La maladie se propage souvent aux ongles.
Le psoriasis sur les jambes est maintenu et exacerbé par les varices. Dans ce cas, l'éruption cutanée apparaît principalement dans la région de la jambe inférieure.
Psoriasis des ongles
Les dommages aux ongles peuvent être soit indépendants, soit une complication. Symptômes typiques:
- de petites fossettes de différentes profondeurs apparaissent sur la plaque à ongles; Des lésions similaires des ongles se retrouvent dans d'autres dermatites, mais dans les lésions psoriasiques, elles sont plus profondes et légèrement douloureuses lorsqu'elles sont pressées;
- séparation spontanée lente et indolore de l'ongle (onycholyse);
- saignement sous-unguéal sur les ongles des orteils, surtout si le patient porte des chaussures serrées;
- Trachyonychie - opacité et irrégularités sur la plaque de l'ongle; Au milieu de l'ongle se forme une dépression qui agit comme une cuillère (koilonychia).
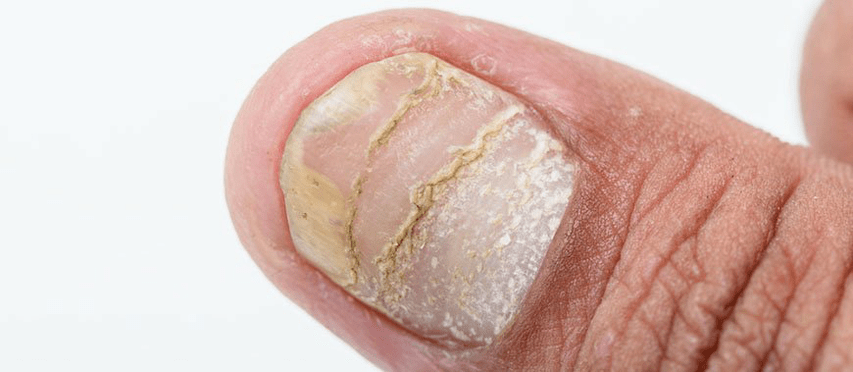
Parfois, le rouleau péri-unguéal est affecté par la transition de l'inflammation vers d'autres tissus (paronychie psoriasique).
Psoriasis sur le cuir chevelu
Ici, la maladie se déroule indépendamment ou dans le cadre d'un processus pathologique général. Caractérisé par le mouillage, la formation de croûtes sur des pièces ou sur toute la surface de la tête. La croissance des cheveux n'est pas affectée en même temps: le psoriasis sur la tête n'affecte pas la fonction des racines des cheveux. Cependant, le suintement comporte un risque d'infection avec des dommages ultérieurs aux follicules pileux.
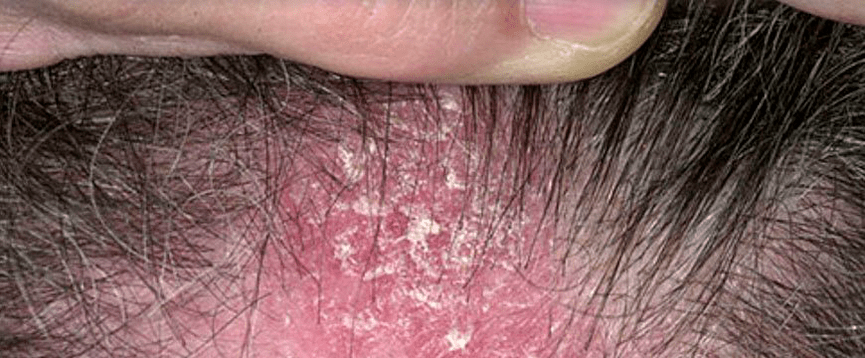
Elle coule par vagues, puis s'atténue avec la disparition des croûtes, puis s'aggrave à nouveau et s'accompagne de fortes démangeaisons, qui conduisent souvent à des névroses.
Psoriasis séborrhéique
La séborrhée est une affection causée par un dysfonctionnement des glandes cutanées qui produisent du sébum. Le résultat est une huile visqueuse qui irrite la peau et contribue au développement de la dermatite inflammatoire.
Le psoriasis séborrhéique se propage rapidement à toute la tête, la recouvrant sous la forme d'un bonnet et s'accompagne de fortes démangeaisons. Des pleurs se développent parfois dans les zones derrière l'oreille et une infection se produit. La tête, couverte d'écailles et de croûtes fermes, ressemble parfois à une couronne de psoriasis.
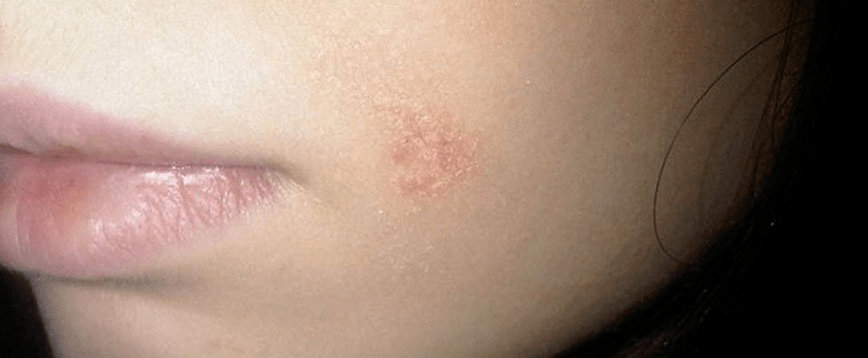
Psoriasis sur le visage
Habituellement, le psoriasis est localisé sur le visage dans la zone du triangle nasolabial, les paupières au-dessus des sourcils dans les zones derrière l'oreille. Les éléments fusionnés de l'éruption cutanée forment de grandes zones de rougeur et de gonflement. Souvent, en cas de dysfonctionnement des glandes sébacées, le processus s'accompagne de pleurs, de croûtes et d'un risque accru d'infection.
Psoriasis sur les organes génitaux
Ce n'est pas un processus isolé. Simultanément à la défaite des organes génitaux, des éruptions cutanées caractéristiques du psoriasis apparaissent sur tout le corps, il n'est donc pas difficile d'identifier la maladie.
Le psoriasis sur le pénis chez l'homme et sur les lèvres chez la femme, ainsi que sur les zones cutanées adjacentes, se manifeste sous la forme de papules ovales et squameuses roses qui s'élèvent légèrement au-dessus de la peau. Il n'y a pratiquement pas de démangeaisons. Parfois, le processus se propage aux muqueuses et ressemble à une vulvovaginite chez la femme et à une balanoposthite chez l'homme.
Des éruptions psoriasiques atypiques peuvent être observées chez les personnes en surpoids dans les plis à côté des organes génitaux (aine, interglutéal). Des zones de couleur rouge intense avec une surface semblable à un miroir se forment ici sans aucun signe de pelage dû à un mouillage constant.
Quel est le danger du psoriasis et s'il faut un traitement
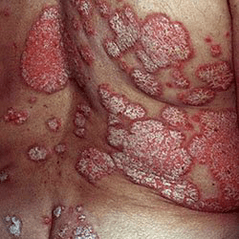
Le danger est que le psoriasis puisse prendre une forme sévère généralisée. Les éruptions cutanées représentent plus de 10% du tégument. Ce stade de la maladie est difficile, rechutes, les éléments de l'éruption cutanée sont blessés et humides, l'infection est fréquente. Le traitement du psoriasis ne peut arrêter le processus de propagation qu'à temps.
Parfois, la maladie est compliquée par une inflammation des articulations avec formation de polyarthrite psoriasique, contre laquelle la fonction des articulations peut être considérablement altérée.
Dans le contexte d'un processus auto-immun systémique ayant un impact significatif sur l'état du patient, d'autres maladies auto-immunes (polyarthrite rhumatoïde, certains types d'arthrose, maladie de Crohn, etc. ), ainsi que des pathologies cardiovasculaires sévères, des maladies du système digestif, des réactions neurologiques se développent souvent.
Si vous ne commencez pas le traitement du psoriasis en temps opportun, l'état du patient s'aggrave considérablement et entraîne une invalidité.
Il existe également une complication telle que l'érythrodermie psoriasique, qui se développe avec un traitement inapproprié ou inadéquat du psoriasis, ainsi qu'une exposition à divers facteurs irritants de la peau enflammée. La peau prend une couleur rose clair avec une délimitation claire des zones touchées des coquilles lamellaires saines, petites et grandes. Un tel patient a besoin de soins médicaux d'urgence.
Le psoriasis est-il traité?
Oui, et avec succès, mais une récupération complète ne peut être garantie.
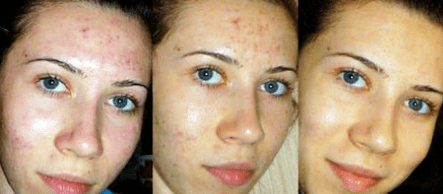
Méthodes de traitement
L'inflammation auto-immune nécessite une thérapie complexe sélectionnée individuellement, des changements de mode de vie, un régime alimentaire et l'élimination de toutes les mauvaises habitudes. La médecine moderne a suggéré trois principes de base pour le traitement réussi du psoriasis:
- respect strict des algorithmes de la thérapie prescrite;
- surveillance régulière de l'efficacité du traitement;
- correction rapide du traitement prescrit avec une efficacité insuffisante.
Régime alimentaire dans le psoriasis
Il n'y a pas de régime spécifique pour le psoriasis, mais le régime est très important. Par conséquent, lors de la prescription d'un traitement complexe, des recommandations diététiques sont nécessairement données:
- remarquer une sensibilité accrue du corps à certains aliments et les exclure du régime;
- privilégiez les légumes frais, les fruits et les baies non acides, la viande maigre bouillie et cuite au four, buvez plus;
- quoi ne pas manger avec le psoriasis:
- Produits contenant des huiles essentielles - oignons, ail, radis;
- boissons contenant de la caféine (thé, café concentré), alcool;
- tout est salé, aigre et sucré, riche;
- Produits qui favorisent la sensibilisation (allergisation) du corps - fruits orange, miel, noix, cacao, œufs;
- Ne mangez pas de produits animaux gras.

Régime de Pegano pour le psoriasis
Ce régime a été développé par le médecin américain John Pegano, mais n'a pas reçu d'approbation médicale officielle. Le principe de la construction du régime Pegano contre le psoriasis est lié à l'alcalinisation du corps en choisissant le bon régime. Selon ce principe, tous les produits sont divisés en:
- formant des alcalis (deux tiers de l'alimentation quotidienne) - mélanges et jus de fruits et de baies non acides, légumes (à l'exception de ceux qui provoquent une formation accrue de gaz);
- acidifiant (un tiers de l'alimentation) - viande, poisson, produits laitiers, haricots, pois, pommes de terre, céréales, bonbons et pâtisseries.
Il est conseillé aux patients de boire de l'eau minérale sans gaz, de l'eau potable jusqu'à 1, 5 litre par jour, ainsi que d'autres liquides qu'ils boivent (compotes, jus, etc. ).
Thérapie médicamenteuse
Le psoriasis léger est traité avec des médicaments topiques. Les formes sévères et à évolution rapide de la maladie sont principalement traitées dans un hôpital avec prescription de médicaments ayant des effets généraux (systémiques).
Traitement du psoriasis externe
Le médicament est sélectionné par un dermatologue. Pour le psoriasis vulgaire avec des plaques sèches et constrictives, les pommades conviennent. En cas de suintement (avec séborrhéique), des crèmes et des solutions médicinales sont utilisées. Afin d'éviter une résistance (résistance) de l'organisme à un certain médicament, cela change avec le temps.
Au stade aigu (progressif), le traitement externe suivant est effectué:
- Moyens qui ont un effet émollient - Borse Vaseline, pommade salicylique à 2%;
- onguents non hormonaux efficaces pour le psoriasis contenant du pyrithionate de zinc activé; Ils suppriment l'infection et ont un effet cytostatique (suppriment la prolifération des tissus).
- agents externes qui contiennent des hormones glucocorticostéroïdes (GCS);
- un agent combiné avec du calcipotriol (un analogue de la vitamine D3) et des corticostéroïdes bétaméthasone; supprime parfaitement le processus inflammatoire.
Traitement externe du psoriasis au stade stationnaire:
- Pommades qui dissolvent les pellicules (kératolytiques) et ont des effets anti-inflammatoires - 5% de naphtalane, bore-naphtalane, tar-naphtalane;
- Médicaments corticostéroïdes.
Traitement externe du psoriasis en phase de dissolution:
- les mêmes pommades kératolytiques, mais à une concentration plus élevée: onguents de naphtalène à 10% de goudron;
- Pommades à base d'analogues de la vitamine D3 - dans les 6 à 8 semaines; supprime le processus inflammatoire et la desquamation de l'éruption cutanée.
Pour le traitement du psoriasis des ongles, des vernis spéciaux sont utilisés, qui suppriment le développement du processus pathologique. Il est recommandé de traiter les phalanges péri-unguéales avec des gels hydratants.
Traitement systémique du psoriasis
- Médicaments qui soulagent l'inflammation et les intoxications - chlorure de calcium, thiosulfate de sodium, Unitiol sous forme d'injections;
- Comprimés pour le psoriasis qui suppriment les processus de prolifération (multiplication des cellules épithéliales) - médicaments cytostatiques qui suppriment l'activité du système immunitaire, analogues de la vitamine A, hormones corticostéroïdes;
- les agents biologiques contenant des anticorps monoclonaux humains de classe IgG qui agissent sur certains composés inflammatoires en supprimant la synthèse de cytokines; C'est un médicament moderne très puissant qui est administré par injection.
- Les vitamines pour le psoriasis aident à restaurer le métabolisme et la cornification des cellules épithéliales; Les médecins prescrivent des vitamines A, E, D3, groupe B.
Remèdes populaires pour le psoriasis
Le traitement du psoriasis, même avec l'utilisation de remèdes populaires, ne peut être prescrit que par un médecin. L'auto-traitement peut conduire à l'effet inverse: la propagation de la maladie.
Les méthodes suivantes peuvent être utilisées dans le cadre d'une thérapie complexe:
- gros- Produit de transformation d'huiles industrielles; Pour préparer la pommade, vous devez acheter une huile solide médicinale dans une pharmacie. Recette: dans 0, 5 kg d'huile solide, ajoutez 50 g de miel et un demi-sachet de crème pour bébé. Les procédures sont effectuées quotidiennement; Dans la pharmacie, vous pouvez acheter des préparations prêtes à l'emploi à base de solidol.
- Bicarbonate de soude- un remède populaire contre le psoriasis, qui aide à nettoyer les croûtes, soulage les démangeaisons; Recette pour les applications de soude: prendre 60 g de soude, dissoudre dans 0, 5 litre d'eau, tremper une étamine dans la solution, plier en plusieurs couches et appliquer la lésion pendant 20 minutes; Après la procédure, tamponnez la peau et appliquez-y une pommade émolliente. Le traitement du psoriasis avec de la soude est effectué une fois par jour.
- Momie- a un effet anti-inflammatoire prononcé, soulage bien les démangeaisons; peut être pris par voie orale à 0, 2 g une fois par jour pendant deux semaines; La thérapie externe est effectuée avec une solution de momie. il est appliqué sur des plaques sèches qui démangent deux fois par jour; Le traitement du psoriasis sur la tête est effectué en rinçant le cuir chevelu avec une solution de momie après le lavage.
- sel de mer- soulage l'inflammation et les démangeaisons; Bains au sel de mer: prendre 1 kg de sel, diluer dans deux litres d'eau et ajouter au bain; Prenez un bain pendant 15 minutes, puis rincez la solution sous une douche chaude, épongez le corps avec une serviette et appliquez une pommade émolliente. Traitez le psoriasis avec des bains pas plus de deux fois par semaine;
- Argile- a un effet nettoyant prononcé, adsorbant les toxines à sa surface, qui sont causées par une inflammation et un métabolisme inapproprié; aide à sécher, à se débarrasser des croûtes et des démangeaisons; Vous pouvez prendre n'importe quelle argile, mais il est préférable d'acheter de l'argile bleue dans une pharmacie; Les morceaux d'argile doivent être bien séchés, cassés avec un marteau, dilués avec de l'eau et laissés pendant plusieurs heures; Mettez l'argile en forme de plaque obtenue sur une serviette (jusqu'à 3 cm d'épaisseur) et appliquez-la sur les foyers d'inflammation pendant trois heures. Traitez le psoriasis avec de l'argile tous les deux jours.
Important: le traitement à domicile du psoriasis avec des remèdes populaires doit être effectué avec prudence et strictement selon la prescription du médecin. Un tel traitement aidera un patient alors qu'il peut provoquer une aggravation de l'inflammation et une propagation rapide chez un autre. Par conséquent, si l'état du patient s'est aggravé dans le contexte du traitement, il doit être immédiatement annulé et consulté un médecin.
Traitement du psoriasis à domicile
Lors du traitement du psoriasis à la maison, il est important de suivre les recommandations diététiques, de mener une vie saine, d'éliminer les mauvaises habitudes et de suivre de près toutes les prescriptions d'un dermatologue.
Comment guérir le psoriasis à la maisonCertains patients essaient de se débarrasser des toxines et des toxines en utilisant toutes sortes de méthodes non conventionnelles (lavements, etc. ). Cela peut faire exactement le contraire: le travail du tube digestif est perturbé et une exacerbation commence. La médecine moderne reconnaît le nettoyage du corps sous la forme d'une bonne nutrition et l'élimination des mauvaises habitudes.
Il est important de suivre toutes les prescriptions médicales et de faire attention au fonctionnement du traitement prescrit. S'il n'est pas assez efficace, le médecin substituera le traitement pour l'effet thérapeutique maximal.






















